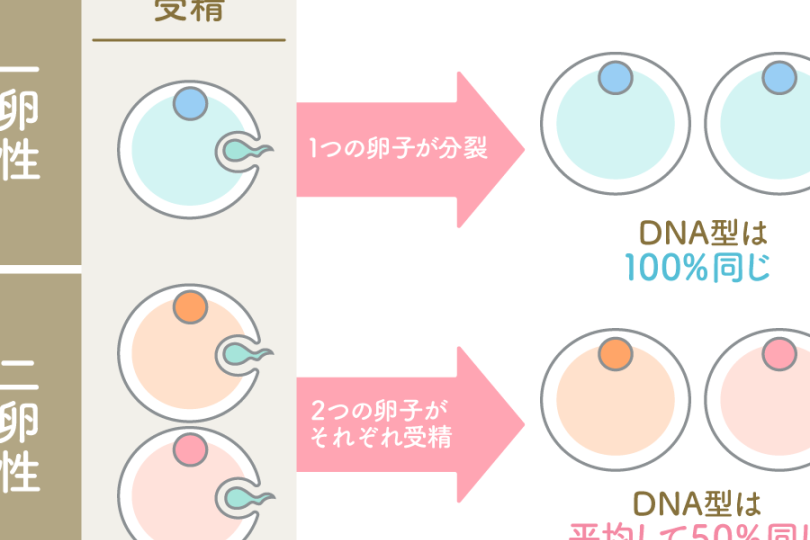
私たちは、äºåµæ§åçå ã©ããã£ã¯の重要性について探求します。このテーマは、多くの人々にとって理解しづらいものかもしれませんが、実際には非常に興味深い内容です。私たちの日常生活や社会の中で、この概念がどのように影響を与えているかを考えることは重要です。
本記事では、**äºåµæ§å¥ç¨††あやこの意味や背景について詳しく解説します。私たちがこのトピックを掘り下げることで、新しい視点を得る機会になるでしょう。あなたも一緒にこの旅に参加しませんか?具体的な例や実践的な知識を通じて、この魅力的なテーマについてさらに学びましょう。
äºåµæ§åçå ã©ããã�£ã�¦ä¼šè¡¨
äºåµæ§åçå ã©ããã£ã¦
私たちは、医療の現場において「äºåµæ§」が持つ重要性について深く理解する必要があります。この概念は、多様な病態や患者背景に応じた個別化医療を促進し、より良い治療結果を生み出す基盤となります。具体的には、患者一人ひとりのニーズや状況に合わせてアプローチを変えることで、治療効果の最大化が期待されます。
享侩ä¸è¡¥é¢†
このセクションでは、「äºå ´」と呼ばれるフレームワークを用いて、どのようにして「äºæ€§」が実践されるかを探ります。以下はその要素です:
- データ分析: 患者から得られる情報をもとにした分析。
- フィードバックループ: 治療経過に応じて見直し・改善を行うサイクル。
- 多職種協働: 医師だけでなく看護師や薬剤師などとの連携。
これらの要素は、それぞれが互いに補完し合うことで、全体として効果的な治療法へと繋がっていきます。また、このプロセスでは定期的な評価も不可欠です。
沿é è¡`笼
次に、「äºæ€§」に関連する具体的な手法について述べます。この手法には以下のようなものがあります:
- PDSAサイクル: 計画(Plan)、実施(Do)、評価(Study)、改善(Act)の4段階から成る。
- クリティカルパス: 特定の疾患ごとの標準治療指針。
- エビデンスベースドメディスン: 科学的根拠にもとづいた診断・治療方針。
これらは医療従事者が「äºæ€§」を実現するための道具となり、その結果としてより適切なケアが提供できるようになります。
ãƒãƒ¥ãƒ¬ã‚¤ãƒ³ï¼ˆAAS)ç»å½æ€§
私たちは、医療現場における「非機能的共生」を理解するための重要な要素として、「AAS(アクティブ・アプローチ・システム)」の概念を取り上げます。AASは、多様な患者ニーズに応えるために、医療従事者と患者が協力し合うことを促進するフレームワークです。このシステムは、個々の状況や症状に基づいた適切なケアを提供することで、医療サービスの質を向上させることが期待されています。
AASの基本原則
AASにはいくつかの基本原則があります。これらの原則は、非機能的共生を実現するためのお手本となります。以下にその主要なポイントを挙げます:
- 患者中心主義: 患者が自らの健康管理に積極的に参加できるよう支援します。
- チームアプローチ: 医療従事者間で情報や知識を共有し、一体感を持って対応します。
- 継続的改善: 定期的に成果を評価し、新しい方法や技術を取り入れて改善していきます。
AASモデルでは、定期的なフィードバックとデータ分析が重視され、その結果として得られた知見が次回以降の施策や治療計画にも活用されます。このサイクルによって、医療サービスは常に進化し続けることが可能になります。また、このモデルの導入によって、患者との信頼関係も深まり、より効果的な治療法へと繋がります。
AASと共生型医療
AASはただ単に新しいシステムというだけではなく、それ自体が共生型医療への移行とも言えます。具体的には次のような特徴があります:
| 特徴 | 説明 |
|---|---|
| 柔軟性 | 個別化されたアプローチで多様なニーズに応じる能力。 |
| 協力体制 | 専門家同士がお互いから学び合う環境づくり。 |
| 成果重視 | 患者アウトカム(結果)など明確な目標設定と追跡。 |
AASモデルによって強化された共生型医療は、単なる病気治療から一歩進んだ全人的健康管理へと発展します。その結果として私たちが目指すべき理想像とは、多様性あるコミュニティ内で全ての人々が健康で幸福になる社会です。このビジョンこそが、「非機能的共生」の真髄と言えるでしょう。
沿é é€ ç¾¤é€£è¡¨ç½®
私たちは、医療における質の向上を目指す取り組みとして「同時性伴生型医療」の概念を探求しています。このアプローチは、患者中心のケアを提供するために不可欠な要素となっています。具体的には、プラクティショナーが患者と密接に連携しながら診療を行うことで、より効果的な治療結果が得られることが期待されています。これによって、従来の一方向的な医療サービスから脱却し、多様な意見やニーズを反映させることが可能となります。
同時性伴生型医療の重要性
このモデルでは、患者と医師とのコミュニケーションが重視されます。そのためには以下の点が重要です:
- 双方向の対話: 患者自身が自分の健康状態について積極的に語りかけること。
- 情報共有: 医師が最新の研究成果や治療法を患者に説明し、一緒に選択肢を考える姿勢。
- フィードバック機構: 治療過程で得られた知見や経験について、お互いにフィードバックを行う仕組み。
これらはすべて、「同時性伴生型医療」を実現するためには欠かせない要素です。特に、患者と専門家との関係構築は信頼感を高め、有効な治療へとつながります。また、このアプローチによって得られるデータは今後の医学研究にも貴重な資源となるでしょう。
AASモデルとの関連
AAS(アクション・アセスメント・システム)モデルとも深く関わっています。このモデルでは以下のような特徴があります:
| 特徴 | 説明 |
|---|---|
| 改善サイクル | AASでは継続的な評価と改善プロセスが含まれており、それによって質向上につながる。 |
| 多職種協働 | 様々な専門家がチームとして機能し、それぞれの知識やスキルを活用している。 |
| KPI設定 | KPI(重要業績評価指標)によって進捗状況や成果物について定期的に確認されている。 |
AASモデルはいわば「同時性伴生型医療」を強化するフレームワークであり、その導入によってさらに質の高い医療サービス提供への道筋が開かれます。我々は今後もこの理念を深めていき、新しい展望を持つことで、多くの人々へ有益な影響力を与えたいと思います。
享侩与改进(PDSA)
PDSA(Plan-Do-Study-Act)は、医療における品質改善プロセスの一環として広く利用されています。このサイクルは、計画(Plan)、実行(Do)、評価(Study)、行動(Act)の4つのステップから成り立っており、問題解決や新しいアイデアの実施において非常に効果的です。特に「同時性」という概念と組み合わせることで、患者中心のアプローチが強化されます。
- 計画段階: 問題を特定し、その解決策を考えます。具体的にはどのようなアクションを取るべきかを明確にします。
- 実行段階: 計画した内容を基にして、小規模で試験的な実施を行います。この段階では迅速なフィードバックが得られます。
- 評価段階: 実施結果を分析し、効果や問題点を確認します。この評価によって次のステップへの方向性が見えてきます。
- 行動段階: 評価結果に基づいて、新たな方針や改善策を取り入れていきます。必要であれば再度PDSAサイクルを回すことも重要です。
PDSAはその柔軟性から、多様な医療現場で適用可能です。また、このサイクルはデータドリブンな意思決定にも寄与し、より高い治療成果につながります。私たちがこの手法を採用することで、「同時性」を意識した質の高い医療サービス提供が期待できます。
PDSAサイクルの利点
PDSAサイクルには多くの利点があります。その中でも特筆すべきは以下の通りです:
- 迅速なフィードバック: 短期間で結果が得られるため、早急な調整や改善が可能です。
- データ重視: 定量的データによって判断するため、感情や主観に左右されません。
- 参加型アプローチ: スタッフ全員が関与できるため、一体感と責任感が生まれます。
PDSAは単なる方法論ではなく、私たちが日常業務で継続的改善と革新を促進するためのお手本となります。この手法によって、「同時性」が求められる複雑な医療環境でも、有効かつ持続的な成果達成につながります。
公平果é-‹æ´»è¡Œ
「同時性」という概念は、医療の質向上を図る際に特に重要です。これは、患者のケアや治療が円滑に進むようにするための枠組みであり、医療提供者間の連携を強化する手段として機能します。同時性を意識することで、私たちは各ステークホルダーが互いに情報を共有しやすくなり、一貫したサービス提供が可能となります。この結果、患者満足度や治療効果が向上します。
- 時間的調整: 医療行為は通常、多数の関係者が関与するため、各自の作業スケジュールを調整する必要があります。これには、予約管理システムやコミュニケーションツールが役立ちます。
- チームワーク: さまざまな専門職によるチームも同時性の確保に貢献します。メンバー間で責任分担と役割を明確化し、それぞれが情報交換できる環境づくりが求められます。
- データ活用: 患者データや治療歴などを適切に活用しながら、それぞれのプロセスで同時性を高めていきます。これによって無駄な重複検査なども削減されます。
私たち自身もこの「同時性」を実現するためには日々努力しています。その一環として、定期的なミーティングやフィードバックセッションを設けているほか、新しい技術への投資にも力を入れています。このような取り組みにより、より効率的で質の高い医療サービス提供につながると信じています。
PDSAとの関連
PDSA(Plan-Do-Study-Act)のサイクルは、「同時性」を促進するためにも非常に有効です。我々はPDSAフレームワーク内で次のようなアプローチを採用しています:
- 計画段階: 同時性について具体的な目標設定と実施計画を策定します。この段階では他部門との協力体制も考慮されます。
- 実施段階: 計画通りに処置や診断が行われること確認し、その過程でも相互連携が図れるよう努めます。
- 評価段階: 結果分析後には得られたデータから学び、改善点について議論します。この議論によって今後どのように同時性向上につなげていけるか見出していきます。
Tこうした取り組みは全体として我々が目指すべき医療品質改善へ寄与すると考えています。他人との連携だけではなく、自身の日常業務にもこの視点を持つことこそ、「同時性」を根付かせる鍵となります。