私たちは「安楽死どうやる」という重要なテーマについて考えています。近年この問題は多くの人々の関心を集めており 法律や手続きがどのように進められるかを理解することが不可欠です。このブログ記事では 安楽死を選択する際の具体的な流れや関連する法律について詳しく解説します。
私たちの社会では生と死に関する議論が盛んです。安楽死はその中でも特に感情的で複雑なトピックとなります。このプロセスには多くの要素が絡むため 知識を持つことが重要です。手続きや法的要件について知識を深めることで より明確な判断ができるでしょう。
あなたは自分自身または愛する人がこの選択肢を考えた場合 どのように行動すべきだと思いますか?この疑問に対して一緒に探っていきましょう。
安楽死どうやるための基本的な手続き
安楽死を実施するためには、法的な手続きと医療的な要件を遵守する必要があります。私たちが理解すべき重要なポイントは、安楽死の実施が単なる選択肢ではなく、厳格に管理されたプロセスであるということです。このプロセスにはいくつかの段階があり、それぞれにおいて患者の権利や医師の義務が明確に定められています。
手続きの流れ
安楽死を行うための基本的な手続きは以下の通りです:
- 診断と確認: 患者は末期状態または耐え難い苦痛を抱えていることを医師によって確認される必要があります。
- 意志表示: 患者本人が安楽死を希望していることを明示し、その意思が自由意志によるものであることが求められます。
- 専門医との相談: 複数の専門医による評価と相談を経て、安楽死の適用について慎重に検討されます。
- 書面での同意取得: 医師から提供される書類に基づいて、正式な同意書への署名が必要です。
- 実施日程の調整: 安楽死の日付や方法について最終的な調整が行われます。
必要な文書
以下は、安楽死を実施する際に必要となる主な文書です:
- 医療診断書
- 同意書
- 相談記録
これらの文書は法的根拠となり、後々トラブルにならないよう正確かつ詳細に記載されるべきです。特に同意書には患者自身の署名だけでなく、証人として立会った者や担当医師にもサインしてもらうことが重要です。
注意点
この手続き全体には多くの倫理的および法律的考慮事項があります。そのため、私たちは慎重さと透明性を持って進めるべきです。また、このプロセスでは患者本人だけでなく、その家族や関係者とも十分なコミュニケーションを図りながら進行することが求められます。
安楽死の法律とその適用範囲
安楽死は、法的に認められたプロセスであるため、その法律や適用範囲を理解することが非常に重要です。私たちが安楽死どうやるかを考える際には、国や地域によって異なる法律の枠組みを意識しなければなりません。このセクションでは、安楽死に関する基本的な法律とその適用範囲について詳しく説明します。
安楽死の種類
安楽死には主に以下の2つの種類があります:
- 自発的安楽死: 患者自身が明確な意思表示を行い、医師によって実施される場合です。
- 非自発的安楽死: 患者が十分な判断能力を持たない状況下で、家族や医療チームの判断によって実施される場合です。
これらのタイプは、それぞれ異なる法的基準や倫理的考慮事項がありますので注意が必要です。
法律上の要件
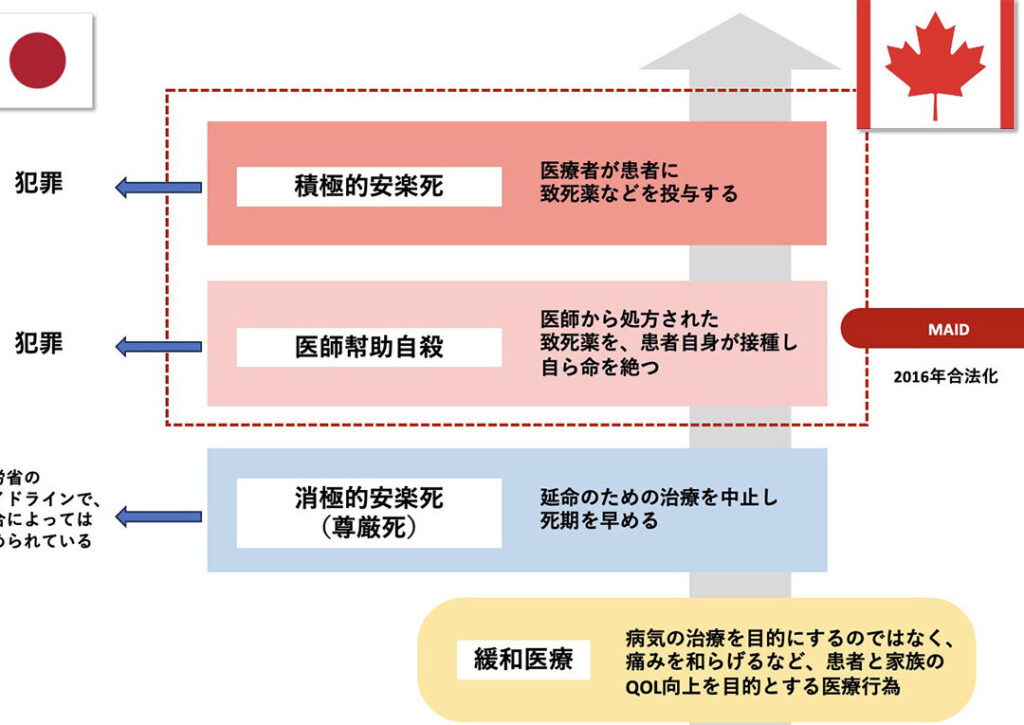
各国では安楽死に対して異なる法律が存在します。例えば、日本では現在「尊厳死」に関するガイドラインはありますが、正式な法制化はされていません。一方で、一部の国々では特定の条件下で合法とされています。一般的に見られる要件としては次のようなものがあります:
- 末期症状または耐え難い苦痛: 医師によって確認された状態。
- 患者本人による明示的な同意: 意思表示は自由意志から来ている必要があります。
- 複数医師による評価: 専門家間で慎重に検討されること。
このように、法律上でも厳密な手続きと条件設定がありますので、自身の状況を正確に理解しましょう。
適用範囲
安楽死が認められている国々でも、その適用範囲には限界があります。例えば、多くの場合、高齢者や障害者など特定グループへの適用は禁止されています。また、精神疾患のみの場合も対象外となります。このため、自分自身または愛する人がどこまで支援を受けられるかについて情報収集し、自分たちの権利と選択肢について知識を深めることが大切です。
医師による安楽死の実施条件
医師による安楽死の実施には、厳格な条件が設けられています。これらの条件は、患者の権利を尊重しつつ、安全で倫理的に行われることを保証するために必要です。私たちが安楽死どうやるかについて考えるとき、これらの基準を理解することは不可欠です。
医師の資格と責任
安楽死を実施できる医師は、特定の資格と経験を持っている必要があります。具体的には以下のような要件があります:
- 専門的知識: 安楽死に関する法律や倫理について深い理解が求められます。
- 継続的な教育: 医療技術や法制度の変化に対応できるよう、常に最新情報を学ぶ姿勢が重要です。
さらに、医師は患者とのコミュニケーション能力も求められます。このプロセスでは、患者との信頼関係が非常に重要だからです。
患者評価と意思確認
安楽死を行う前には、必ず患者本人による明確な意思確認が行われなければなりません。そのためにも次のステップが必要です:
- 医学的評価: 医師によって患者の病状や苦痛レベルが詳細に評価されます。
- 心理的支援: 精神的健康状態もチェックされ、不安や抑うつなどの場合には適切なカウンセリングも行います。
- 家族との話し合い: 患者が望む場合には家族とも話し合い、その意向も尊重します。
この過程で得られる情報は、その後の判断材料となります。そして、このステップでは何よりも「自主性」が強調されます。
法律遵守
最後に、医師は各国または地域ごとの法律を厳密に遵守する責任があります。例えば、日本では現在法制化されていないため、「尊厳死」に関するガイドライン内で行動します。一方で他国では明文化された法律が存在し、それぞれ異なる規則がありますので注意してください。以下は一般的な法律要件です:
- 末期症状または耐え難い苦痛
- 複数医師による確認
これらすべての条件が満たされた上で初めて安楽死について進んでよいという結論になります。このようにして命に対する慎重さと配慮を持ちながら進むことこそ、本来あるべき姿だと言えるでしょう。
患者の意思確認に関する重要事項
患者の意思確認は、安楽死を行う上で極めて重要なステップです。このプロセスでは、患者が自らの選択に対して十分な理解と納得を持っていることが求められます。私たちが安楽死どうやるかについて考える際、この過程における透明性と誠実さは欠かせません。
自主的な意思表示
患者の意向は、自主的である必要があります。強制や圧力がない状態で、自分の決定を下すことが重要です。このためには、以下の点が考慮されます:
- 情報提供: 医師は患者に対して、安楽死に関する詳細な情報を提供し、その選択肢による影響を説明します。
- 十分な時間: 患者には決断するための時間が与えられ、その間に疑問や不安について話し合える環境を整えます。
継続的なコミュニケーション
患者との継続的なコミュニケーションも非常に重要です。医療チームとの信頼関係の構築は、患者が安心して自分の意思を表明できるよう促進します。具体的には次のような方法があります:
- 定期的な面談: 患者との面談を定期的に行い、心情や状況変化について確認します。
- 家族との連携: 必要に応じて家族とも意見交換し、サポート体制を強化します。
このように、自主性とコミュニケーションを重視したアプローチによって、患者自身による確かな意思確認が可能となります。これこそが安楽死どうやるという過程で最も大切な部分だと言えるでしょう。また、このプロセス全体は法律にも厳密に基づいて進められるため、一貫した倫理観も求められます。
安楽死に関する倫理的考察
私たちが安楽死どうやるかを考える際、倫理的観点は避けて通れません。安楽死は、患者の尊厳と選択の自由に関わる重要な問題であり、その実施には深い倫理的配慮が必要です。このセクションでは、安楽死に関する主要な倫理的考察について述べます。
患者の権利と自律性
安楽死を実施する際、最も基本となるのは患者の権利と自律性です。患者が自己決定権を持つことは、医療行為全般において重要ですが、特に安楽死の場合、その重要性は増します。以下のポイントが考えられます:
- 選択肢としての尊重: 医療提供者は、患者が自ら選択したいという意思を尊重しなければなりません。
- 情報へのアクセス: 患者には十分な情報が提供され、自身の状況や選択肢について理解できるよう努める必要があります。
このようにして、自律した意思決定を支援することが求められます。
社会的視点と影響
次に考慮すべきなのは、安楽死によって社会全体にもたらされる影響です。私たちは個々のケースだけでなく、それが広くどのようなメッセージを送るかも理解しなければなりません。具体的には以下の点があります:
- 社会的合意形成: 安楽死に対する社会的合意や価値観も重要です。そのため、多様な意見交換や議論が不可欠です。
- 医療制度への影響: 安楽死を合法化することで医療制度全体への影響も懸念されます。例えば、高齢者や障害者への偏見など、新たな課題も浮上しかねません。
これらの側面からも慎重さが求められます。
倫理委員会との連携
最後に、倫理委員会など専門機関との連携について触れておく必要があります。私たちは以下の方法で倫理的基準を維持できます:
- 専門家による評価: 倫理委員会によって事案ごとに適切かつ公正な判断を下すため、多角的視点から評価されます。
- 透明性確保: プロセス全体で透明性を保ち、公正さや客観性が担保されていることが信頼構築につながります。
この連携によって、より多くの人々から受け入れられるプロセスへと導くことができるでしょう。