私たちは健康を維持するために体の変化に敏感であるべきです。肺気腫はどうやってわかるのですか?この疑問を抱えている方も多いでしょう。肺気腫は呼吸器系の病気であり、特に喫煙者に多く見られますが、早期発見が重要です。本記事では肺気腫の主な症状と診断方法について詳しく解説します。
軽い息切れから始まり徐々に悪化する症状を放置すると生活の質が低下してしまいます。私たちは皆、健康的な生活を送りたいと願っています。そのためには自分自身の体調管理が欠かせません。肺気腫はどうやってわかるのですか?という問いへの答えを探求し、自身や周囲の人々への理解を深めましょう。この情報があなたの日常生活にどんな影響を与えるのでしょうか?興味深い内容が続きますのでぜひご覧ください。
肺気腫はどうやってわかるのですか?症状の特徴
肺気腫は、主に呼吸器系に影響を与える疾患であり、その症状は徐々に進行します。私たちがこの病気を特定するためには、いくつかの明確な特徴を理解しておくことが重要です。初期段階では、自覚症状が軽微であるため見逃されることもありますが、時間とともにより顕著になります。
主な症状
肺気腫の典型的な症状には以下のようなものがあります:
- 息切れ: 特に運動時や身体的活動中に感じることが多いです。
- 慢性的な咳: 多くの場合、乾いた咳として現れます。
- 痰の生産: 咳とともに痰が出ることもあります。
- 胸部圧迫感: 呼吸時に胸部の不快感を訴える患者もいます。
これらの症状は徐々に悪化し、日常生活にも影響を及ぼす可能性があります。例えば、短時間でも疲労感や息苦しさを感じることで、活動量が減少することがあります。
進行した場合の兆候
さらに進行した肺気腫では、次のような兆候も見られることがあります:
- 体重減少: 食欲低下や身体活動不足によって体重が減少することがあります。
- 青紫色の皮膚: 酸素不足から来るチアノーゼと呼ばれる状態になる場合があります。
- 心拍数増加: 呼吸困難から心臓への負担が増し、心拍数が上昇します。
これらの徴候は深刻であり、早期適応策や医療介入を必要とします。私たちは、このような症状について注意深く観察し早期発見につながるよう努めるべきです。また、自分自身だけでなく周囲の人々にも細かな変化を伝える習慣を持つことで、更なる健康リスクを回避できるでしょう。
肺気腫を診断するための検査方法
肺気腫を診断するためには、いくつかの検査方法があります。これらの検査は、病状の進行度や重症度を評価し、適切な治療計画を立てるために重要です。特に、医師との相談の上で実施されることが推奨されます。
呼吸機能検査
呼吸機能検査は、肺気腫の診断において最も一般的な方法です。この検査では、患者の肺活量や空気を吐き出す速度などを測定します。具体的には以下のような情報が得られます:
- スパイロメトリー: 患者がどれだけ早く空気を吐き出せるかを測定し、肺機能の低下を確認します。
- 全肺容量測定: 肺内に保持できる最大限の空気量を測定し、過膨張や他の異常がないか確認します。
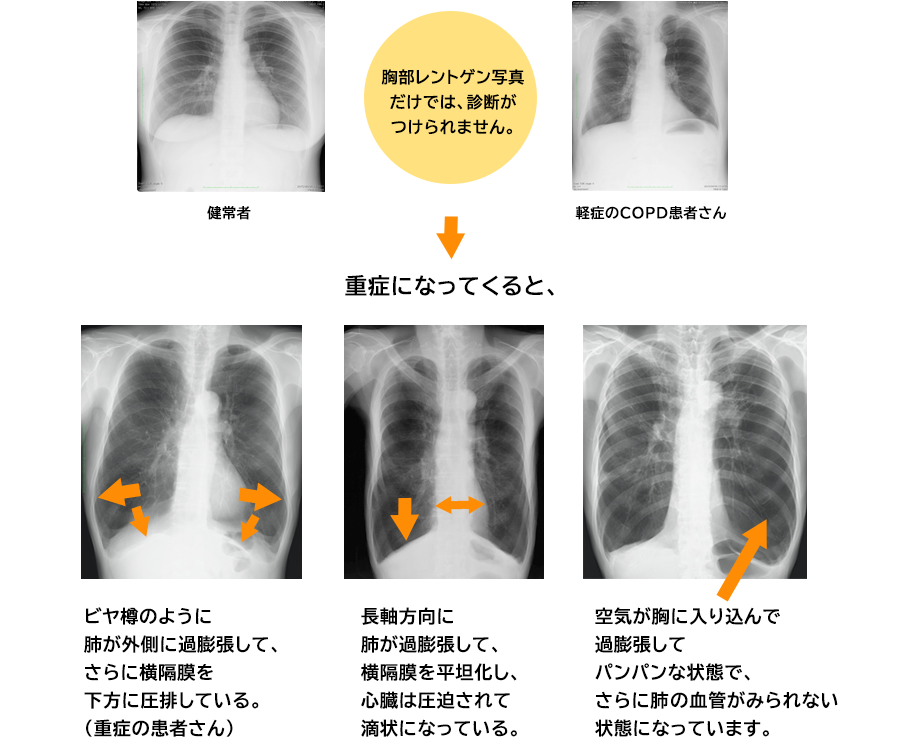
画像診断
次に画像診断も重要な役割を果たします。これには主にX線とCTスキャンが含まれます。
| 検査名 | 目的 |
|---|---|
| X線 | 肺の構造や影響された部分を見るため。 |
| CTスキャン | より詳細な画像で細部まで評価し、小さな変化も捉える。 |
これらの画像診断によって、炎症や損傷した肺組織を見ることができ、その結果から正確な診断につながります。
血液ガス分析とその他の検査
血液ガス分析は、酸素と二酸化炭素レベルを調べることで体内でどれだけ効率よく呼吸しているか評価します。また、以下のような追加的な検査も考慮されます:
- 血液検査: 酸素飽和度や赤血球数など、一連の健康指標を見ることが可能です。
- 運動負荷試験: 運動中に体力と心臓・呼吸器系への影響を観察することで状態把握につながります。
これらすべてのデータは総合的に判断され、それぞれ患者さん個々人に合わせた適切なアプローチへと導きます。私たち自身も、このような多角的アプローチによって早期発見と迅速対応が可能になることを理解しておく必要があります。
肺気腫と他の呼吸器疾患との違い
肺気腫は、慢性閉塞性肺疾患(COPD)の一部として知られていますが、他の呼吸器疾患といくつかの重要な違いがあります。私たちはこれらの違いを理解することで、より効果的に病状を管理し、適切な治療法を選択できるようになります。
まず、喘息との違いについて考えましょう。喘息は主に炎症によって引き起こされる可逆的な気道狭窄であり、一時的な発作が特徴です。一方で、肺気腫は慢性的な肺組織の損傷により進行性の症状が見られます。このため、喘息患者は通常発作間隔中には正常に近い呼吸機能を保ちますが、肺気腫患者では常に機能低下がみられることがあります。
次に慢性気管支炎についてですが、この疾患もCOPDの一種であり、多量の痰や持続的な咳嗽が特徴です。慢性気管支炎は主に粘液分泌物による気道の閉塞を引き起こしますが、肺気腫の場合は空気嚢(肺胞)が破壊され、その結果として空気交換効率が低下します。このように両者には共通点もありますが、それぞれ異なる病態生理学的メカニズムがあります。
さらに間質性肺疾患との対比も重要です。間質性肺疾患では肺胞壁や間質部分への影響が大きく、通常長期的な線維化を伴います。一方で、肺気腫は直接的に空氣嚢自体にダメージを与え、その構造と機能を喪失させてしまいます。このような視点からも、それぞれ異なる診断基準や治療アプローチが必要となります。
以下ではそれぞれの疾患との具体的な比較表をご紹介いたします。
| 疾患名 | 主な特徴 | 病態生理 |
|---|---|---|
| 肺気腫 | 進行する呼吸困難, 咳嗽なし | 空氣嚢(肺胞)破壊によるガス交換障害 |
| 喘息 | 可逆的呼吸困難, 発作型咳嗽 | 炎症による一時的狭窄と過反応性 |
| 慢性気管支炎 | 恒常的咳嗽, 多量痰分泌 | 粘液分泌増加と持続する炎症による閉塞。 |
| 間質性肺疾患 | 運動時呼吸困難, 乾燥音聴取。 | 線維化による拡張制限とガス交換障害。 |
このように、それぞれの呼吸器疾患には独自の特徴と診断方法がありますので、自身や周囲的人々について知識を深めておくことは非常に重要です。また、自身または他者に関連した疑問について医師へ相談する際にも役立ちます。正しい情報把握こそ早期発見につながり、「肺気腫はどうやってわかるのですか?」という問いにも答える手助けとなります。
早期発見が重要な理由
早期発見は、肺気腫の管理において極めて重要です。病気が進行する前に適切な診断を受けることで、私たちは症状の悪化を防ぎ、生活の質を保つことができます。また、早期に治療を開始することによって、合併症のリスクも低下させることが可能です。
進行を遅らせるために
肺気腫は慢性的な疾患であり、一度損傷した肺組織は元には戻りません。しかし、早期発見によって以下のようなメリットがあります:
- 治療効果の最大化: 薬物療法やリハビリテーションなどがより効果的になります。
- 健康状態の維持: 日常生活において呼吸困難感や疲れやすさを軽減します。
- 医療費の削減: 症状が重篤化する前に対処できれば、入院や高額な治療費用を回避できます。
定期的な検査と自己チェック
早期発見には定期的な健康診断と自己チェックも欠かせません。特に喫煙歴や家族歴がある方は、自分自身でも注意深く観察する必要があります。以下は自己チェック時に確認すべきポイントです:
- 持続的な咳嗽
- 呼吸時の wheezing (喘鳴)
- 運動時の息切れ
これらのサインを見逃さないことで、「肺気腫はどうやってわかるのですか?」という疑問にも自信を持って答えることができるでしょう。
医師とのコミュニケーション
異常を感じた場合にはすぐに医師と相談し、必要な検査を受けましょう。私たち自身が積極的になり、自分たちの健康管理について学ぶことで、早期発見につながります。このアプローチこそが肺気腫への理解と対策として非常に重要なのです。
治療や生活改善について知っておくべきこと
肺気腫の治療は、病状を進行させないために重要です。私たちは、適切な治療法を選択し、それを生活に取り入れることで、症状の緩和や健康維持が可能になります。治療は主に薬物療法とリハビリテーションで構成されており、これらを組み合わせることでより効果的な結果が得られます。
薬物療法
肺気腫の標準的な薬物には以下のようなものがあります:
- 気管支拡張薬: 呼吸を楽にするために使用されます。特に短時間作用型と長時間作用型があります。
- ステロイド吸入剤: 炎症を抑えることが目的で、長期的な管理に役立ちます。
- 酸素療法: 低酸素血症の場合には追加の酸素供給が必要です。
生活改善策
私たちの日常生活でも肺気腫の管理が可能です。以下は生活改善につながる具体的な方法です:
- 禁煙: 喫煙は最も大きな危険因子であり、禁煙することで病状の悪化を防げます。
- 定期的な運動: 有酸素運動などは呼吸機能を向上させる助けになります。ただし、自分のできる範囲から始めましょう。
- 栄養バランスの摂取: 健康的な食事によって免疫力を高め、全体的な健康状態を改善します。
このようにして「肺気腫はどうやってわかるのですか?」という疑問への答えとして、日常生活でできる具体的対策にも触れていくことが重要です。また、自分自身だけでなく周囲とのコミュニケーションも忘れずに行うことが、大きなサポートとなります。医師との定期的な相談も含めて、自身の健康状態について積極的に情報収集しましょう。